-
Fizykoterapia
-
Kinezyterapia
-
Hydroterapia
-
-
-
Sprzęt medyczny
-
Kardiologia
-
Meble medyczne
-
Procedura odbudowy i regeneracji chrząstki stawowej
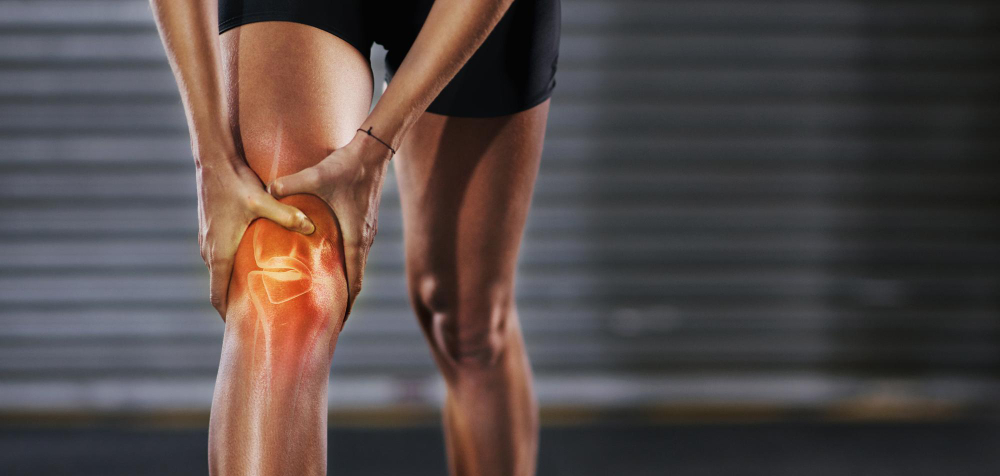
Chrząstka stawowa pełni kluczową rolę w zapewnieniu płynności ruchów stawów i amortyzacji obciążeń. Niestety, uszkodzenia tej tkanki są dość powszechne i mogą prowadzić do przewlekłego bólu oraz ograniczenia ruchomości.
Budowa i funkcja chrząstki stawowej
Chrząstka stawowa to tkanka, która pokrywa powierzchnie stawowe kości. Jej główne funkcje to:
● Amortyzacja obciążeń mechanicznych.
● Zapewnienie płynności ruchów stawowych.
● Ochrona kości przed uszkodzeniami.
Chrząstka składa się głównie z komórek zwanych chondrocytami oraz macierzy pozakomórkowej, która zawiera kolagen, proteoglikany i wodę. Te składniki razem nadają chrząstce elastyczność i wytrzymałość.
Uszkodzenia chrząstki stawowej
Uszkodzenia chrząstki mogą być wynikiem urazów, chorób degeneracyjnych jak osteoartroza, czy przeciążeń mechanicznych. Często objawiają się bólem, obrzękiem i ograniczeniem ruchomości stawu. Ze względu na brak unaczynienia, chrząstka ma ograniczone zdolności do samodzielnej regeneracji, co stawia przed medycyną duże wyzwania w jej naprawie.
Metody odbudowy chrząstki stawowej
1. Mikrozłamania
Mikrozłamania to technika chirurgiczna polegająca na wykonaniu drobnych nakłuć w uszkodzonej powierzchni stawu. Celem jest pobudzenie naturalnego procesu gojenia przez stymulację wytwarzania nowych komórek chrzęstnych.
Zalety:
● Prosta procedura.
● Stymulacja naturalnych procesów regeneracyjnych.
Wady:
● Powstała tkanka jest mniej wytrzymała niż oryginalna chrząstka.
● Ograniczona skuteczność w przypadku większych uszkodzeń.
2. Przeszczepienie autologicznych chondrocytów (ACI)
ACI to bardziej zaawansowana technika, polegająca na pobraniu komórek chrzęstnych pacjenta, hodowaniu ich w laboratorium, a następnie wszczepieniu w uszkodzone miejsce.
Zalety:
● Wysoka skuteczność w przypadku dużych uszkodzeń.
● Tworzenie tkanki o właściwościach zbliżonych do naturalnej chrząstki.
Wady:
● Złożony i kosztowny proces.
● Dłuższy okres rekonwalescencji.
3. Mozaikoplastyka
Metoda polega na przeszczepieniu małych cylindrów chrząstki pobranej z mniej obciążonych miejsc stawu do uszkodzonej powierzchni.
Zalety:
● Dobre wyniki funkcjonalne.
● Relatywnie prosty zabieg.
Wady:
● Ograniczone źródło dawcy.
● Możliwość powstania nierówności w powierzchni stawu.
Terapie biologiczne
1. Osocze bogatopłytkowe (PRP)
PRP to metoda polegająca na wstrzykiwaniu w miejsce uszkodzenia osocza krwi pacjenta, które jest bogate w czynniki wzrostu.
Zalety:
● Wspomaganie naturalnych procesów naprawczych.
● Minimalnie inwazyjna procedura.
Wady:
● Zróżnicowana skuteczność w zależności od pacjenta.
● Konieczność powtarzania zabiegów.
2. Komórki macierzyste
Komórki macierzyste mają zdolność różnicowania się w różne typy komórek, w tym chondrocyty. Mogą być pobierane z tkanki tłuszczowej, szpiku kostnego lub krwi pępowinowej.
Zalety:
● Potencjał do pełnej regeneracji chrząstki.
● Stymulacja lokalnych procesów naprawczych.
Wady:
● Wysokie koszty.
● Wciąż trwają badania nad optymalnym zastosowaniem.
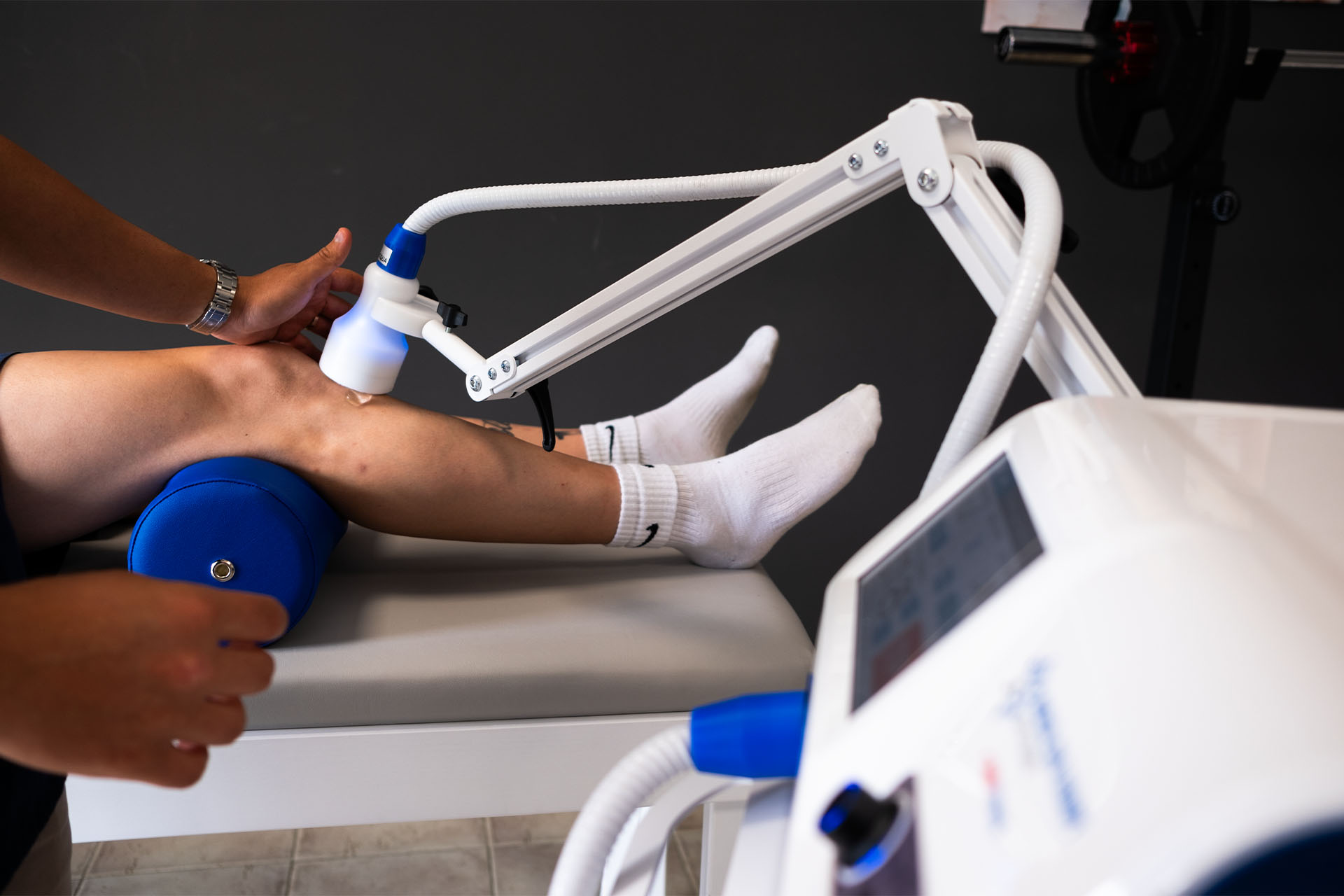
1. Magnetoterapia
Magnetoterapia polega na zastosowaniu pola magnetycznego o niskiej częstotliwości w celu stymulacji procesów regeneracyjnych w tkankach. Regularne sesje magnetoterapii mogą przyczynić się do poprawy elastyczności chrząstki i redukcji bólu stawowego.
Zalety:
● Bezbolesna i nieinwazyjna metoda.
● Wspomaganie procesów naprawczych i zmniejszenie bólu.
Wady:
● Wymaga regularnych sesji.
● Zróżnicowana skuteczność w zależności od pacjenta.
2. Terapia Laserowa
Terapia laserowa (LLLT) wykorzystuje niskoenergetyczne światło laserowe w celu stymulacji procesów naprawczych i redukcji stanu zapalnego. Światło laserowe penetruje tkanki, co prowadzi do zwiększenia aktywności komórek chrzęstnych i produkcji kolagenu. To przyczynia się do odbudowy struktury chrząstki oraz poprawy jej wytrzymałości. Ponadto, terapia laserowa może zmniejszać obrzęk i ból, co wspiera procesy rehabilitacyjne.
Zalety:
● Redukcja bólu i obrzęku.
● Wspomaganie regeneracji tkanek.
Wady:
● Konieczność wielu sesji.
● Wysokie koszty urządzeń.
3. Terapia Ultradźwiękowa
Ultradźwięki mogą zmniejszać ból i sztywność stawów, co ułatwia wykonywanie ćwiczeń rehabilitacyjnych. Regularne sesje terapii ultradźwiękowej mogą przyczynić się do poprawy funkcji stawu i jakości chrząstki.
Zalety:
● Poprawa krążenia i redukcja bólu.
● Wspomaganie procesów naprawczych.
Wady:
● Wymaga regularnych sesji.
● Może być niewystarczająca jako samodzielna metoda.
4. CERC Therapy
CERC Therapy (Combined Extracorporeal Shockwave and Radial Pressure Wave Therapy) łączy falę uderzeniową z falą ciśnieniową w celu stymulacji procesów naprawczych w tkankach. Terapia ta wywołuje mikrouszkodzenia w tkance chrzęstnej, co pobudza naturalne procesy gojenia i regeneracji. Dodatkowo, zwiększa przepływ krwi w obszarze zabiegowym, co przyspiesza dostarczanie składników odżywczych i usuwanie toksyn. Regularne stosowanie CERC Therapy może prowadzić do znacznej poprawy struktury i funkcji chrząstki stawowej.
Zalety:
● Efektywne w redukcji bólu i stymulacji regeneracji.
● Może być stosowane jako uzupełnienie innych terapii.
Wady:
● Konieczność specjalistycznego sprzętu.
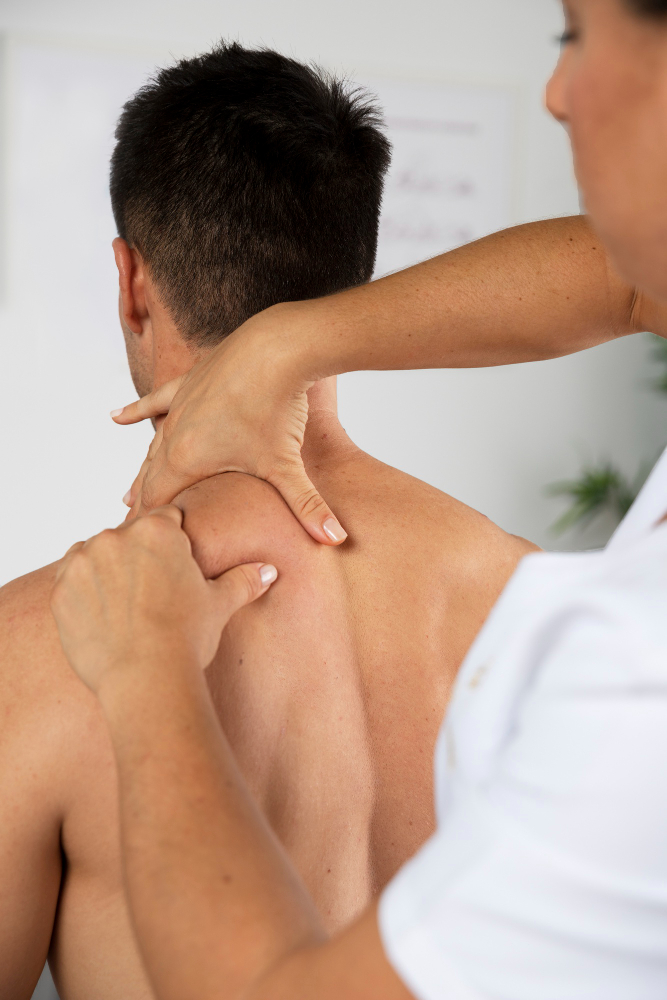
Rehabilitacja po zabiegach
Rehabilitacja jest kluczowym elementem procesu regeneracji chrząstki stawowej. Programy rehabilitacyjne obejmują:
● Ćwiczenia wzmacniające mięśnie wokół stawu.
● Mobilizację stawu w celu zapobiegania zrostom.
● Terapie manualne i fizykoterapię.
Rehabilitacja powinna być indywidualnie dostosowana do pacjenta i rodzaju przeprowadzonej procedury, aby zapewnić optymalne warunki gojenia i przywrócenia funkcji stawu.
Przyszłość leczenia chrząstki stawowej
Postęp w dziedzinie biologii komórkowej i inżynierii tkankowej obiecuje nowe możliwości w regeneracji chrząstki stawowej. Wprowadzenie technologii takich jak drukowanie 3D chrząstki, biohybrydowe implanty, terapie genowe. może znacząco poprawić skuteczność leczenia i jakość życia pacjentów z uszkodzeniem chrząstki stawowej.
Podsumowanie
Odbudowa i regeneracja chrząstki stawowej to dynamicznie rozwijająca się dziedzina medycyny. Choć obecne metody oferują znaczną poprawę funkcji stawów, przyszłość przynosi nadzieję na jeszcze bardziej innowacyjne i skuteczne terapie. Kluczowe znaczenie mają indywidualne podejście do pacjenta oraz ciągłe badania i rozwój nowych technologii.
Bibliografia
- "Researchers find method to regrow cartilage in the joints." Stanford Medicine. 17 sierpnia 2020.
- Roseti, L., Grigolo, B. Current concepts and perspectives for articular cartilage regeneration. J EXP ORTOP 9, 61 (2022).
- Filardo, G., Kon, E., Roffi, A., Di Martino, A., Marcacci, M. (2013). Scaffold-based repair for cartilage healing: a systematic review and technical note. Knee Surgery, Sports Traumatology, Arthroscopy, 21(5), 1114-1131.
- Fortier, L. A., Barker, J. U., Strauss, E. J., McCarrel, T. M., & Cole, B. J. (2011). The role of growth factors in cartilage repair. Clinical Orthopaedics and Related Research, 469(10), 2706-2715.
- Mardones, R., Jofré, C. M., Minguell, J. J. (2015). Cell therapy and tissue engineering approaches for cartilage repair and/or regeneration. International Journal of Stem Cells, 8(1), 48-53.
 (1).jpg)