-
Fizykoterapia
-
Kinezyterapia
-
Hydroterapia
-
-
-
Sprzęt medyczny
-
Kardiologia
-
Meble medyczne
-
Choroby układu limfatycznego

Układ limfatyczny pełni kluczową rolę w utrzymaniu zdrowia organizmu, wspomagając układ odpornościowy i usuwanie toksyn. Jest to skomplikowany system naczyń, węzłów i narządów, który wspomaga układ krwionośny oraz chroni organizm przed infekcjami. Choroby układu limfatycznego mogą prowadzić do poważnych problemów zdrowotnych, a ich leczenie może wymagać skomplikowanych interwencji medycznych.
Struktura i funkcje
Układ limfatyczny składa się z sieci naczyń limfatycznych, węzłów chłonnych oraz narządów limfatycznych takich jak śledziona, grasica i migdałki. Główną funkcją układu limfatycznego jest transport limfy, płynu zawierającego białe krwinki, przez cały organizm, co pomaga w zwalczaniu infekcji i usuwaniu odpadów metabolicznych. Odgrywa kluczową rolę w odpowiedzi immunologicznej organizmu. Węzły chłonne filtrują limfę, usuwając bakterie, wirusy i inne patogeny, zanim limfa wróci do krwiobiegu. Ponadto, układ limfatyczny współpracuje z układem krwionośnym w utrzymaniu równowagi płynów w tkankach.
Choroby układu limfatycznego
Choroby układu limfatycznego mogą być spowodowane przez różnorodne czynniki, takie jak infekcje, zaburzenia genetyczne, nowotwory czy urazy. Do często spotykanych chorób należą zapalenie węzłów chłonnych (lymphadenitis), zapalenie naczyń limfatycznych (lymphangitis) oraz zastoje limfatyczne (lymphedema). Inne choroby układu limfatycznego, np. autoimmunologiczne powstają, gdy układ odpornościowy atakuje własne tkanki i komórki organizmu. Do tej grupy należą: reumatoidalne zapalenie stawów (RZS), toczeń rumieniowaty układowy (SLE), choroba zwyrodnieniowa stawów (ZZSK).
Chłoniaki
Choroby nowotworowe układu limfatycznego, zwane chłoniakami lub białaczką, obejmują grupę nowotworów wywodzących się z limfocytów, czyli białych krwinek odpowiedzialnych za odpowiedź immunologiczną organizmu. Najczęściej spotykane typy chłoniaków to chłoniak Hodgkina i chłoniaki nieziarnicze.
Chłoniak Hodgkina
Chłoniak Hodgkina to nowotwór, który charakteryzuje się obecnością dużych, nieprawidłowych komórek zwanych komórkami Reed-Sternberga. Dokładna przyczyna nie jest znana, ale istnieją czynniki ryzyka, takie jak infekcje wirusem Epsteina-Barr (EBV) i obciążenie genetyczne.
Objawy:
● Powiększenie węzłów chłonnych, często bezbolesne
● Gorączka
● Nocne poty
● Utrata wagi
Diagnoza i leczenie: Diagnoza opiera się na biopsji węzła chłonnego. Leczenie obejmuje chemioterapię, radioterapię i w niektórych przypadkach przeszczep szpiku kostnego.
Chłoniaki Nieziarnicze
Chłoniaki nieziarnicze to grupa nowotworów limfatycznych, które różnią się od chłoniaka Hodgkina. Mogą pochodzić zarówno z limfocytów B, jak i T. Przyczyny mogą obejmować czynniki genetyczne, infekcje (np. wirus HIV) oraz osłabienie układu odpornościowego.
Objawy:
● Powiększone węzły chłonne
● Zmęczenie
● Duszność
● Bóle brzucha
Diagnoza i leczenie: Diagnoza obejmuje biopsję i badania obrazowe. Leczenie jest zależne od typu i stadium nowotworu i może obejmować chemioterapię, immunoterapię, radioterapię oraz przeszczepienie komórek macierzystych.
Zapalenie węzłów chłonnych

Zapalenie węzłów chłonnych, to stan zapalny węzłów chłonnych, często spowodowany infekcjami bakteryjnymi, wirusowymi lub grzybiczymi. Najczęściej spotykanymi patogenami są bakterie z rodzaju Streptococcus i Staphylococcus. Może występować z zapaleniem/ bólem gardła.
Objawy zapalenia węzłów chłonnych mogą obejmować:
● Powiększenie i bolesność węzłów chłonnych
● Gorączkę
● Zmęczenie
● Zaczerwienienie i obrzęk skóry nad węzłami chłonnymi
Diagnoza opiera się na badaniu fizykalnym, historii choroby pacjenta oraz dodatkowych testach, takich jak badania krwi i obrazowe (np. USG, tomografia komputerowa).
Leczenie zapalenia węzłów chłonnych zależy od przyczyny. W przypadku infekcji bakteryjnych stosuje się antybiotyki. W celu złagodzenia objawów można również stosować leki przeciwbólowe i przeciwgorączkowe. W przypadku infekcji wirusowych leczenie jest zazwyczaj objawowe, natomiast infekcje grzybicze wymagają stosowania leków przeciwgrzybiczych.
Zapalenie naczyń limfatycznych
Zapalenie naczyń limfatycznych, to stan zapalny naczyń limfatycznych, często będący wynikiem infekcji bakteryjnej, najczęściej spowodowane przez Streptococcus pyogenes.
Objawy zapalenia naczyń limfatycznych mogą obejmować:
● Ból i zaczerwienienie skóry wzdłuż przebiegu naczyń limfatycznych
● Gorączkę i dreszcze
● Obrzęk kończyny dotkniętej stanem zapalnym
Diagnoza zapalenia naczyń limfatycznych opiera się na objawach klinicznych oraz badaniu mikrobiologicznym próbek krwi lub wydzieliny z miejsca infekcji.
Leczenie zapalenia naczyń limfatycznych zazwyczaj obejmuje stosowanie antybiotyków, takich jak penicylina lub cefalosporyny, w celu zwalczania infekcji bakteryjnej. Dodatkowo, zaleca się odpoczynek i uniesienie chorej kończyny, aby zmniejszyć obrzęk. Zapalenie naczyń limfatycznych jest przeciwwskazaniem do wykonania drenażu limfatycznego.
Zastoje limfatyczne
Zastoje limfatyczne, to przewlekły stan charakteryzujący się nagromadzeniem płynu limfatycznego w tkankach, co prowadzi do obrzęku. Może być wynikiem uszkodzenia lub usunięcia naczyń limfatycznych i węzłów chłonnych, często w wyniku operacji, radioterapii lub infekcji.
Objawy zastoju limfatycznego obejmują:
● Obrzęk kończyn (najczęściej nóg lub rąk)
● Uczucie ciężkości lub napięcia w dotkniętej kończynie
● Zgrubienie skóry i ograniczenie ruchomości stawów
● Zwiększone ryzyko infekcji skóry
Diagnoza opiera się na ocenie klinicznej, historii choroby oraz badaniach obrazowych, takich jak limfoscyntygrafia czy rezonans magnetyczny.
Leczenie zastoju limfatycznego obejmuje:
● Kompresję kończyn za pomocą bandaży lub odzieży uciskowej
● Fizjoterapię i ćwiczenia fizyczne
● Drenaż limfatyczny, który pomaga w przepływie limfy i zmniejsza obrzęk
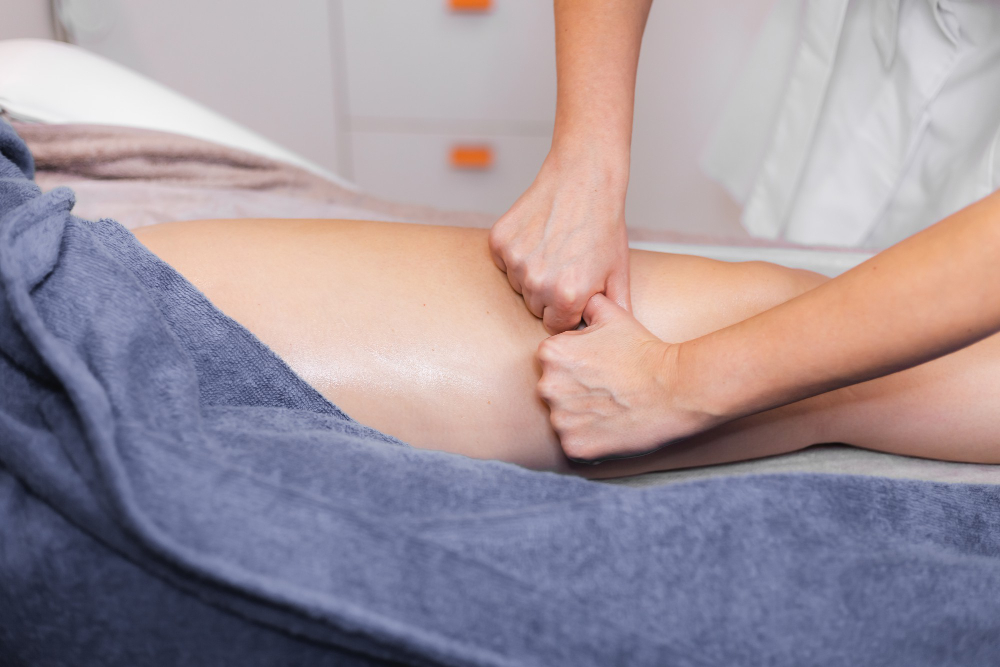
Drenaż limfatyczny
Drenaż limfatyczny, to technika masażu, która ma na celu wspomaganie przepływu limfy i redukcję obrzęków. Techniki obejmują delikatne, rytmiczne ruchy wykonywane w kierunku serca, które pomagają w przemieszczaniu limfy przez naczynia limfatyczne. Podczas ich wykonywania ważne jest, aby nie rozgrzać masowanej tkanki.
Korzyści drenażu limfatycznego obejmują:
● Zmniejszenie obrzęku i uczucia ciężkości w kończynach
● Poprawa krążenia limfy i krwi
● Zwiększenie elastyczności skóry i zmniejszenie twardości tkanek
● Redukcja ryzyka infekcji skóry
Fizjoterapia w leczeniu chorób układu limfatycznego
Fizjoterapia odgrywa kluczową rolę w leczeniu chorób układu limfatycznego. Poprzez specjalistyczne ćwiczenia i techniki, fizjoterapeuci pomagają pacjentom w zarządzaniu objawami, poprawie funkcji ruchowych i redukcji obrzęków.
Techniki fizjoterapeutyczne stosowane w leczeniu chorób układu limfatycznego obejmują:
● Ćwiczenia oddechowe: wspomagają przepływ limfy przez nacisk wytwarzany w klatce piersiowej.
● Ćwiczenia ruchowe: pomagają w przemieszczaniu limfy poprzez aktywację mięśni.
● Techniki kompresji: używanie opatrunków uciskowych i odzieży uciskowej.
● Masaż limfatyczny: wspomaga przepływ limfy.
Podsumowanie
Choroby układu limfatycznego, takie jak zapalenie węzłów chłonnych, zapalenie naczyń limfatycznych oraz zastoje limfatyczne, stanowią poważne zagrożenie dla zdrowia, wymagające odpowiedniej diagnozy i leczenia. Drenaż limfatyczny i fizjoterapia, jako część kompleksowego podejścia terapeutycznego, odgrywają kluczową rolę w zarządzaniu objawami i poprawie jakości życia pacjentów. Dzięki zrozumieniu mechanizmów tych chorób i skutecznych metod leczenia, możemy lepiej wspierać pacjentów w ich walce o zdrowie i dobre samopoczucie.
 (1).jpg)